Когда палочкоядерные нейтрофилы повышены, причины чаще всего в воспалительных процессах. Дело в том, что палочкоядерные нейтрофилы – это несозревшие лейкоциты, к которым принадлежат более ранние формы нейтрофилов. Поэтому они в большом количестве выступают в кровь, когда зрелые клетки погибают. Подсчет нейтрофилов входит в общий анализ крови, который назначают, чтобы оценить состояние здоровья человека, и рекомендуют делать всем людям раз в полгода. Сильно переживать не следует, если палочкоядерные нейтрофилы повышены у ребенка или взрослого, поскольку велика вероятность ошибки при диагностике.
Трудности подсчета
Перед тем, как говорить про палочкоядерные нейтрофилы, необходимо заметить, что это название сильно устарело. Дело в том, что в старых микроскопах ядра этих клеток выглядели как палочки. Однако более мощные устройства показывают, что по виду они больше напоминают подкову. Поэтому более правильное название будет звучать как подково-ядерная клетка.
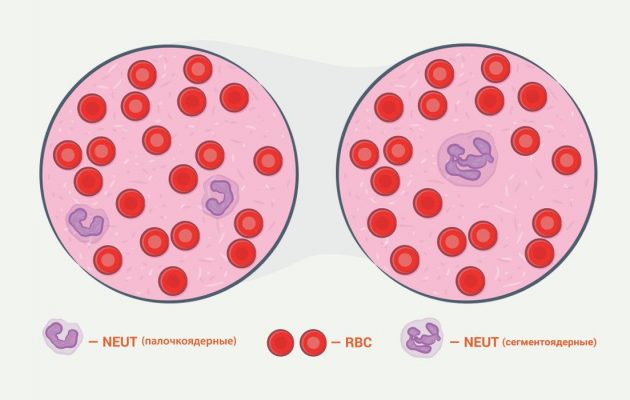
Подсчет палочкоядерных лейкоцтиов представляет серьезную проблему для лабораторий. Дело в том, что современные автоматизированные анализаторы крови дают возможность достаточно точно подсчитать количество каждой из 5 главных разновидностей клеток крови, включая общее количество нейтрофилов. Но с подсчетом палочкоядерных лейкоцитов на современном этапе дело обстоит сложнее, поскольку требует подсчета вручную. А это значит большие затраты человеческого труда и неточные результаты. Поэтому в результатах анализа есть место для некоторой субъективности и бездоказательности.
Кроме того, правилом любого статистического анализа крови стандартной точностью подсчета является 95%, то есть дается 5% на ошибку. Но для учета палочкоядерных лейкоцитов, эти 5% являются слишком большим значением. Палочкоядерных нейтрофилов норма в крови составляет 3-5%. Поэтому с такими процентами определить, что палочкоядерные нейтрофилы понижены или повышены, очень сложно. Из-за статистических накладок получается, что при наличии 5% палочкоядерных в крови они будут определяться с точностью от 1% до 12%. Понятно, что такие цифры абсолютно неприемлемы для постановки диагноза.
Также надо иметь в виду: чтобы анализ был как можно точнее, нужно вручную подсчитать как минимум 500 клеток в мазке. А это очень сложно по чисто техническим соображениям. Главные препятствия – неравномерность и толщина мазка, а также субъективность при различении палочек в крови по внешнему виду: в различных руководствах можно найти как минимум три описания палочкоядерных лейкоцитов, что ведет к значительным разногласиям в подсчете. Эта ошибочность делает подсчет палочкоядерных нейтрофилов абсолютно непригодным в диагностических целях.
Причины отклонения
Хотя увеличение палочкоядерных нейтрофилов само по себе не является специфическим признаком инфекции, оно часто присутствует при:
- воспалительных процессах;
- повреждении и некрозе тканей;
- неоплазмах;
- интоксикациях;
- аномалиях обмена веществ;
- кровотечениях;
- гемолизе;
- употреблении лекарств.
Из-за обширного количества причин появления палочкоядерных лейкоцитов крови, их неспецифичности и трудоемкости процесса подсчета, их показатели используются в основном для оценки здоровья у серьезно инфицированных пациентов, у которых повысились палочкоядерные нейтрофилы в связи с заболеванием и употребляемыми лекарствами. Но и здесь не все однозначно.

В последнее время проводились клинические исследования на счет того, насколько можно использовать подсчет палочкоядерных лейкоцитов для отличия пациентов с бактериальной инфекцией от здоровых пациентов. В большинстве проводимых работ были получены неудовлетворительные результаты с низкой чувствительностью и специфичностью. Исследования показали, что число палочкоядерных нейтрофилов не имеет значения для отличия инфицированных от неинфицированных пациентов. Единственное исследование, показавшее удовлетворительную чувствительность и специфичность оказалось у пациентов с диабетическим кетоацидозом.
Подсчет палочкоядерных лейкоцитов также широко применяется в диагностировании у новорожденных менее трех месяцев от роду. Если палочкоядерные нейтрофилы у ребенка повышены, это говорит о бактериальной инфекции.
Норма у детей до 3-х недельного возраста палочкоядерных лейкоцитов в анализе крови от 0 до 20%. В первый день рождения нейтрофилы у ребенка в норме могут повышаться до 81%. Однако не все исследователи согласны, что показатели палочкоядерных лейкоцитов даже у детей с повышенным количеством этого вида лейкоцитов действительно дают удовлетворительный результат.
Поэтому надо еще раз подчеркнуть, что подсчет повышенного показателя палочкоядерных нейтрофилов – это ненадежный показатель для определения бактериальной инфекции. По этой причине многие гематологические лаборатории прекратили анализ палочкоядерных нейтрофилов.


Гораздо более точным показателем является подсчет общего числа нейтрофилов. При этом надо заметить, что при повышении общего числа нейтрофилов обычно увеличивается число и незрелых палочкоядерных лейкоцитов, особенно при остром воспалении.
Намного надежнее использовать для диагностики уровни общих лейкоцитов и нейтрофилов, которые проводятся на автоматизированном оборудовании. Кроме того, есть мнение, что анализ палочкоядерных нейтрофилов не имеет будущего, поскольку развитие точности анализов крови движется в направлении быстрого анализа факторов воспаления, цитокинов, поверхностных нейтрофильных антигенов и бактериальных ДНК. Эти тесты намного эффективнее, например, – для ранней диагностики сепсиса.
Что такое нейтрофилия
Если говорить о повышенном состоянии нейтрофилов, то такое состояние называют нейтрофилия. Она определяется не по процентному, а по абсолютному числу нейтрофилов. То есть диагноз «нейтрофилия» должен быть основан на абсолютном числе нейтрофилов, определенном во время лабораторных анализов или вычислен по формуле:
Абсолютное число нейтрофилов = «число лейкоцитов» умножить «на нейтрофилы (%)» умножить «100»
Если у пациента отсутствуют очевидные причины для нейтрофилии (например, симптомы инфекции или воспаления), надо еще раз сделать общий анализ крови, чтобы убедиться, что нейтрофилия действительно существует. Причинами повторных анализов являются возможные ошибки, допущенные во время анализа, к которым относятся:
- неправильные обозначения;
- лабораторные ошибки;
- ложная нейтрофилия;
- стресс пациента, который может вызвать преходящую нейтрофилию.
Ложная нейтрофилия может возникнуть благодаря тромбоцитам или эритроцитам, которые автоматический анализатор крови может интерпретировать как лейкоциты или нейтрофилы. В этом случае повторный анализ нового образца крови может показать, что все в норме.
Если пациент находится в стрессовом состоянии (волнение, депрессия, физические перегрузки, боль и другие стресс-факторы), это может повысить число нейтрофилов и вызвать легкую преходящую нейтрофилию. Повторный анализ крови, когда пациент уже не находится в стрессовом состоянии, может продемонстрировать другие показатели числа нейтрофилов.
Некоторые лекарства, курение также могут вызвать нейтрофилию или лейкоцитоз (повышенное количество лейкоцитов). К лекарствам, вызывающим нейтрофилию, относятся кортикостероиды, литий, эпинефрин. Поэтому чтобы нейтрофилия прошла, нужно снизить дозу принимаемого лекарства или сменить медицинский препарат.
У пациентов с удаленной селезенкой вследствие травмы, хирургической операции, заболевания серповидных клеток, наблюдается небольшое увеличение числа нейтрофилов или лейкоцитов из-за того, что они не задерживаются в селезенке. В этом случае больной должен постоянно находится под наблюдением врача.
Если нейтрофилия присутствует и на повторном тестировании, следующим шагом будет проверить остальные показатели общего анализа крови на наличие аномалий в эритроцитах, лейкоцитах и тромбоцитах. Делая повторный анализ крови нужно убедиться в отсутствии лейкоцитоза, анемии, полицитемии, тромбоцитопении, тромбоцитоза.
Если нейтрофилия протекает у пациента бессимптомно или с легким течением, когда общий анализ крови в норме, лабораторные исследования на этом этапе заканчиваются. Если впоследствии симптомы заболевания развиваются, исследования возобновляются через несколько недель, чтобы установить, насколько устойчивой является нейтрофилия. В случае непреходящей нейтрофилии проводятся расширенные гематологические и генетические исследования, направленные определить причину этого состояния.